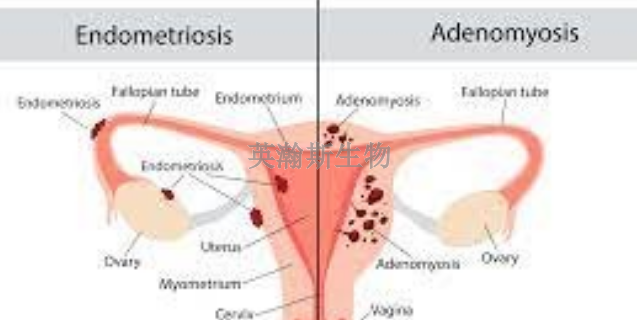
血管生成(Angiogenesis)是子宫内膜异位病灶得以存活和持续生长的关键先决条件。异位组织在腹腔内必须建立自己的血液供应才能获得足够的氧气和营养物质。在 $\text{EM}$ 模型中,可以观察到病灶周围和内部存在大量的新生血管。主要的血管生成因子如 $\text{VEGF}$、成纤维细胞生长因子($\text{FGF}$)和基质金属蛋白酶($\text{MMPs}$)在异位病灶中表达上调。研究人员可以通过免疫组织化学($\text{IHC}$)染色(例如使用 $\text{CD31}$ 标记血管内皮细胞)来定量评估病灶的微血管密度($\text{MVD}$),这是评估模型成功率和药物抗血管生成效果的重要指标。此外,内分泌失调在 $\text{EM}$ 模型的病理生理中占据**地位,异位内膜组织本身能够表达芳香化酶,将雄***转化为雌***,从而形成一种自分泌的雌***依赖性生长环境,这也为研究靶向芳香化酶抑制剂的药物提供了靶点和模型基础。子宫内膜异位症模型为研究疾病的免疫机制提供了重要的平台。海南真实的子宫内膜异位症模型如何构建
子宫内膜异位症模型作为研究疾病进展和预后的有效工具,其在妇科医学领域的应用价值不容忽视。通过构建高度仿真的子宫内膜异位症模型,我们能够在实验室环境下模拟疾病的发展过程,从而深入观察并了解疾病的进展机制和预后情况。这一模型不仅能够为我们提供关于疾病发生、发展和转归的直观证据,还能帮助我们评估不同治疗方案对疾病进展和预后的影响,为制定个性化的治疗方案提供科学依据。因此,子宫内膜异位症模型的研究不仅有助于我们更深入地了解疾病的本质,还能为改善患者的预后和生活质量提供有力支持。哪里有子宫内膜异位症模型造模方法研究人员正在利用子宫内膜异位症模型研究疾病的分子机制。
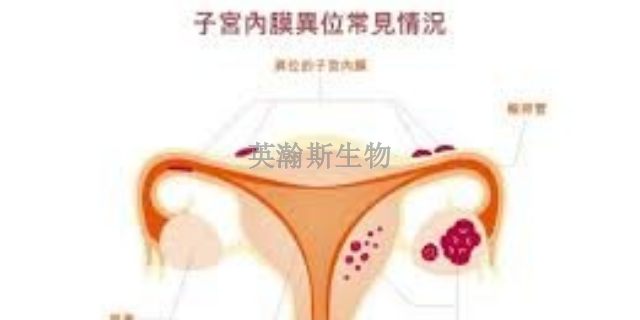
构建人子宫内膜异位症的可示踪裸鼠模型的研究传统的动物模型常需阶段性的解剖动物获取病灶进行研究,因而难以无创而连续的评价药物对内膜异位病灶的影响。因此有研究者运用异体移植动物模型及***成像技术,构建人子宫内膜异位症的可示踪裸鼠模型[2]。方法是采集人子宫在位内膜组织,制成悬液。应用慢病毒载体将荧光素酶和红色荧光蛋白基因转入内膜组织并培养48h,将等体积的悬液(分成3组:A组已转染的内膜组织,B组未转染的内膜组织,C组给予等体积的DMEM/F12培养基)注射到BALB/C雌性裸鼠腹腔内,运用***成像仪监测异位病灶的发展情况。
子宫内膜异位症模型的观察指标验证模型是否成功:大鼠建模28d后再次手术,腹腔麻醉后固定,腹部备皮,消毒铺巾,取原切口旁开腹,取出3个不同部位的移植物。记录移植物大体特点。用游标卡尺测量移植物的长度、高度与宽度,按公式计算体积:体积=0.52×长×宽×高[4]。用电子天平称取移植物质量。将取出的移植物和左侧子宫的在位内膜标本用10%多聚甲醛固定,常规石蜡包埋,H-E染色,显微镜下观察组织病理学变化来验证模型的成功率。通过子宫内膜异位症模型,我们可以研究疾病对女性生育能力的影响。
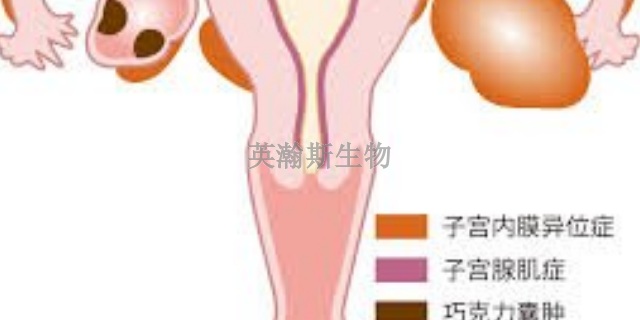
子宫内膜异位症自然发生的前提是有月经周期,非人灵长类动物可用于自发性模型的建立,其与人类疾病的发生位点相同,且形态学与人类相应部位的相同,以前人们认为自发模型很少在卵巢形成EM,因此与人类EM的发生可能存在差异,但Dick[町等的研究改变了这一理论,证实卵巢也易发病。而诱发性模型(除非人灵长类动物)不能完全模拟人类发生EM的过程、环境。因此,非人灵长类动物是比较好的模型,但其发病率低,约25%-353毛;周期在10年以上;且来源、少,所需经费昂贵。而诱发性模型成功率为759串-959岛,实验周期为2个月左右,来源普遍,价格较低,适合大样本研究。通过建立子宫内膜异位症模型,我们可以更好地理解疾病的发病机制。广东子宫内膜异位症模型动物实验外包
研究人员正在利用子宫内膜异位症模型探索新的改善手段。海南真实的子宫内膜异位症模型如何构建
子宫内膜异位症模型是通过将子宫组织移植到肠系膜上而诱发的。简言之,供体动物(发情期)经宫颈脱位处死,取出两侧子宫角并置于温箱中。将子宫角纵向打开,切成约 4 平方毫米(2 毫米*2 毫米)的正方形小块,然后移植到发情期受体小鼠的腹壁上来构建子宫内膜异位症模型。动物模型总体可以分为两类,一是自发性动物模型,即不需干预就可自发形成类似人类EM的病灶;二是诱发性动物模型,即通过各种方法将内膜组织或细胞移植于动物体内,形成EM病灶。海南真实的子宫内膜异位症模型如何构建