足底筋膜的作用保护足底组织提供足底某些内在肌的附着点协助维持足弓足跟脂肪垫跟骨脂肪垫对后足有重要的缓冲作用。Teitze在1921年***描述其解剖结构为蜂巢状的纤维弹性隔,其中充满了脂肪颗粒。这种脂肪垫的封闭小腔结构为其吸收冲击力提供了完善的机制。跟骨结节周围的纤维隔呈U形结构连接跟骨与皮肤。横形及斜形的弹力纤维分隔脂肪形成间隔以增加纤维隔的强度。足底筋膜(跖腱膜)的受力模型跖腱膜相对缺乏弹性。在步态周期站立相中,当足趾背伸时,沿着跖腱膜的张力增加,拉力传导至其跟骨起点,这种负荷传递使足纵弓抬高,被称作“卷扬机”效应。此外,腓肠肌-比目鱼肌复合体同时牵拉并在前足集中额外的体重,而身体向下方的加速度会使地面的反作“卷扬机”效应下的重复运动,用力增加20%。足压测试产品助力医生诊断足部疾病,制定个性化的治疗方案,呵护足部健康。静态足压医用
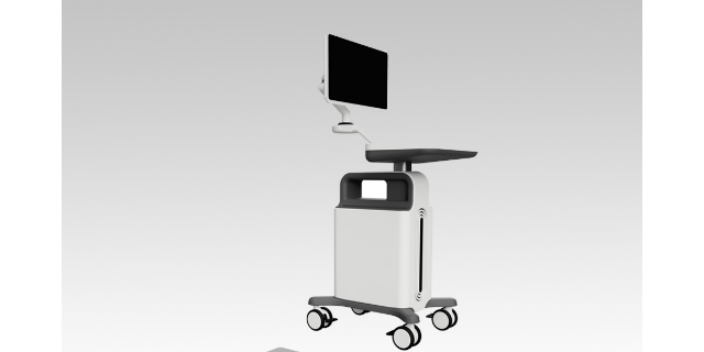
足底压力测试和平衡测试是两项关系密切且非常有价值的评估技术。足底压力测试更侧重于足部与支撑面之间的力学相互作用,帮助我们了解足底的受力分布,发现异常的应力区域。平衡测试则更关注身体维持姿态稳定的整体控制能力,评估神经肌肉系统对重心的调节能力。评估跌倒风险:尤其是对老年人或有平衡障碍的人群,平衡测试是评估跌倒风险的重要工具。制定康复训练计划:通过测试识别平衡能力的弱点和缺陷,从而制定针对性的康复训练计划。监测康复效果与训练成果:平衡仪和标准化的测试方法可以量化训练前后的平衡能力变化,客观评价康复或训练效果。评测足压分析足底压力分析技术随着生物力学和医疗诊断技术的进步,逐渐应用于临床医学、康复和运动科学领域。
臀大肌的主要作用是伸髋及稳定脊柱。行走时,因臀大肌无力,表现为挺胸、凸腹,躯干后仰,过度伸髋,膝绷直或微屈,重力线落在髋后。臀大肌步态表现出支撑相躯干前后摆动***增加,类似鹅行的姿态,故又称为鹅步。屈髋肌是摆动相主要的加速肌,肌力降低造成肢体行进缺乏动力,只有通过躯干在支撑相期向后摆动、摆动相早期突然向前摆动来进行代偿,患侧步长明显缩短。臀上神经损伤或髋关节骨性关节炎时,髋关节外展、内旋(前部肌束)和外旋(后部肌束)均受限。行走时,因臀中肌无力,使骨盆控制能力下降,支撑相受累侧的躯干和骨盆过度倾斜
步态是人体脊柱、骨骼、肌肉、神经协同作用的外在表现,如同脊柱健康的“晴雨表”。当脊柱出现潜在病变,步态往往会先发出预警信号,这些信号能帮助我们早发现、早应对脊柱问题。信号一:步宽变宽、走路摇晃。正常成年人走路时步宽较窄,身体重心稳定。若突然出现步宽增大,走路时像“喝醉酒”一样左右晃动,可能是颈椎或胸椎病变压迫小脑相关神经,影响了平衡中枢的功能,需警惕颈椎病、脊髓病变等问题。信号二:跛行伴腰背痛。单侧下肢跛行,且伴随同侧腰背部疼痛,可能是腰椎间盘突出压迫单侧神经根,导致下肢疼痛、无力,身体为避开疼痛而调整步态;也可能是腰椎侧弯引发的受力不均,长期跛行还会加重脊柱畸形,形成恶性循环。信号三:走路时躯干僵硬、无法弯腰转身。若走路时躯干挺直如“木板”,弯腰、转身等动作受限,且伴随脊柱部位疼痛,需警惕强直性脊柱炎,这种疾病会导致脊柱关节融合、僵硬,逐步丧失活动功能,步态也会变得僵硬迟缓。信号四:间歇性跛行。走路一段距离后(通常数百米),出现下肢酸胀、麻木、无力,需停下休息片刻才能缓解,再次行走后症状重复出现。这可能是腰椎管狭窄压迫脊髓,导致下肢供血供氧不足,是脊柱退行***变的典型信号之一。将足压数据上传至云端,医生远程评估患者康复进展或糖尿病足风险。
步态平衡评估是通过科学方法检测人体行走姿态与平衡能力的专业手段,**是解读行走时神经、肌肉、骨骼的协同状态,排查平衡功能异常,为健康预警和康复指导提供依据。它并非*针对患者,普通人也可通过基础评估,发现潜在的步态问题的隐患。评估涵盖静态平衡(如站立稳定性)和动态平衡(如行走协调性),简单来说,就是判断“站得稳、走得正”的能力。临床中,它广泛应用于老年跌倒筛查、神经疾病辅助诊断等场景,是连接日常行走与健康管理的重要桥梁,能提前捕捉身体发出的异常信号,做到早发现、早干预。足底压力测评使用于扁平足/高弓足导致的步态异常和运动后足部疲劳或慢性劳。山东足压检测
通过高科技设备(比如铺满传感器的垫子或智能鞋垫)记录你走路、跑步时脚底每个部位的受力情况的压力地图。静态足压医用
我们的双脚,是默默承受全身重量的“地基”。走路时,足底在某一瞬间承受的压力可达到体重的3-4倍。为了缓冲这份巨大的压力,足底的天然“弓形”结构——足弓,起到了至关重要的作用。它像弹簧一样缓冲震荡,让我们行走、跑步更轻盈。然而,当足部结构或步态出现异常时,压力分布就可能失衡,引发问题。例如,扁平足会导致足弓塌陷,压力集中在足跟和前掌,不仅行走易疲劳,还可能诱发足底筋膜炎;而高弓足则会让足中部“悬空”,使前掌和足跟过度受压。静态足压医用