小分子药物临床前研究的关键目标是验证靶点生物学功能、明确药物作用机制,并为后续开发提供科学依据。靶点验证通常结合基因编辑技术(如CRISPR-Cas9)与细胞模型,通过敲除或过表达目标基因,观察细胞表型变化。例如,在BRAF突变型黑色素瘤研究中,研究者利用CRISPR敲除BRAF基因后,发现细胞增殖明显受抑,而回补突变型BRAF则恢复增殖,证实了该靶点的致ancer性。机制探索则依赖蛋白质组学、代谢组学等技术,解析药物对信号通路的调控。如EGFR抑制剂吉非替尼通过抑制下游AKT/mTOR通路,诱导肿瘤细胞凋亡,这一机制在临床前模型中得到验证,为后续临床试验设计提供了关键理论支持。此外,类organ模型因其保留患者tumor组织异质性的特性,成为机制研究的理想工具,可模拟药物在复杂微环境中的动态作用。临床前实验涵盖药代动力学研究,环特生物提供多方面分析。宁波生物大分子临床前毒性检测方法
新药临床前毒理学研究是药物开发中保障患者安全的关键环节,其目标是通过系统评估候选药物对实验动物的毒性效应,预测其可能对人体产生的危害,为临床试验的剂量选择、风险控制及后续开发决策提供科学依据。这一阶段的研究需覆盖急性毒性(单次高剂量暴露)、重复给药毒性(多剂量、长期暴露)、遗传毒性(致突变性)、生殖毒性(致畸性、胚胎毒性)及特殊毒性(如光毒性、心脏毒性)等多个维度。据统计,全球约40%的新药在临床前毒理学阶段因安全性问题被淘汰,凸显其“安全阀”作用。例如,某抗tumor候选药物因在犬重复给药毒性实验中发现严重肝坏死,被迫终止开发,避免了潜在的临床肝衰竭风险。毒理学数据的可靠性直接决定了药物能否进入临床试验,其研究设计需严格遵循GLP(良好实验室规范)标准,确保数据的可重复性和监管认可。杭州生物大分子临床前药物剂量探究临床前实验覆盖多维度检测,环特生物实现一站式技术支持.
生物大分子临床前研究的后续目标是实现从实验室到临床的转化。转化医学通过整合临床前数据与早期临床试验结果,优化药物设计。例如,基于临床前药代动力学模型预测人体剂量,可减少I期临床试验的剂量探索范围。监管科学则聚焦于建立符合国际标准的评价体系,FDA的“动物法则”(Animal Rule)允许在特定情况下(如生物影响袭击药物开发)以动物数据替代临床数据,而EMA的“适应性许可”路径则支持基于早期临床前数据的条件性上市。此外,人工智能(AI)技术正重塑临床前研究范式,通过机器学习算法分析海量临床前数据,可预测药物在人体中的疗效及安全性,例如DeepMind的AlphaFold已用于预测抗体-抗原复合物结构,加速候选分子筛选。未来,随着类器官芯片、单细胞测序等技术的融合,生物大分子临床前研究将迈向更精细、高效的阶段。
生物大分子药物(如抗体、蛋白、核酸等)因其高特异性和强的效性,已成为现代医药研发的关键方向。然而,其临床前研究面临独特挑战:分子量大导致膜通透性差、免疫原性风险高、稳定性控制难,且需针对特定靶点设计复杂作用机制。例如,单克隆抗体需通过抗体依赖细胞介导的细胞毒性(ADCC)或补体依赖细胞毒性(CDC)发挥作用,而双特异性抗体则需同时结合两个抗原表位以实现精细调控。临床前阶段需系统评估这些分子的药代动力学(PK)、药效动力学(PD)及毒性特征,通常采用体外细胞模型(如HEK293、CHO细胞)和体内动物模型(如小鼠、非人灵长类)相结合的策略。数据显示,全球生物大分子药物临床前研发失败率高达40%,其中因免疫原性或药代动力学问题导致的淘汰占比超60%,凸显了临床前研究的重要性。环特生物通过 CMA 认证,临床前实验数据具备影响力。
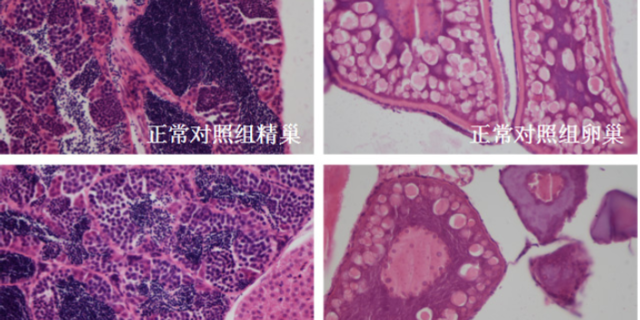
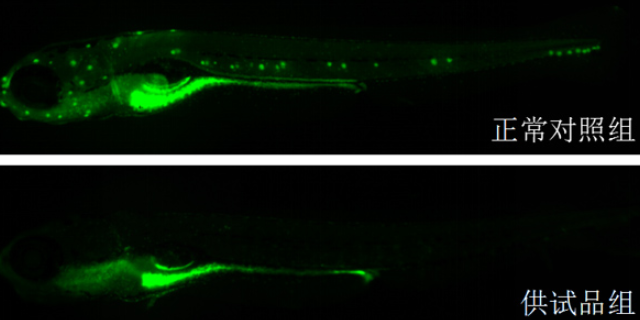
急性毒性研究通过单次高剂量给药(如口服、静脉注射),测定药物的半数致死量(LD50)或比较大耐受剂量(MTD),明确其急性毒性阈值。例如,某中枢的神经系统药物在大鼠急性毒性实验中,LD50为500mg/kg,而MTD为200mg/kg,提示临床试验起始剂量应低于100mg/kg(通常为MTD的1/2-1/3)。重复给药毒性研究则通过多剂量、长期(如28天、90天)给药,观察靶organ毒性(如肝、肾、心脏)及剂量-毒性关系。以抗纤维化药物为例,在90天重复给药毒性实验中,犬在300mg/kg/天剂量下出现肾小管坏死,而100mg/kg/天剂量下无明显异常,提示临床安全剂量应≤100mg/kg。此类研究需结合病理学(HE染色、免疫组化)和临床病理学(血常规、生化指标)分析,明确毒性靶organ及可逆性(如停药后是否恢复)。临床前实验助力保健食品研发,环特生物提供功效验证。宁波生物大分子临床前毒性检测方法
临床前毒理学研究为药物安全应用筑牢道防线。宁波生物大分子临床前毒性检测方法
体外药效评估是临床前研究的起点,通过高灵敏度技术(如荧光标记、流式细胞术)量化候选药物对靶点的直接作用。针对激酶抑制剂,常用酶联免疫吸附试验(ELISA)或表面等离子共振(SPR)测定其对靶酶的抑制活性(如IC50、Ki值);针对抗体药物,则通过流式细胞术检测其与抗原的结合亲和力(KD值)。细胞水平实验进一步验证药物对疾病相关细胞的功能影响,例如:抗tumor药物需在多种ancer细胞系(如A549肺ancer细胞、MCF-7乳腺ancer细胞)中测试增殖抑制率(通过MTT法或Brdu掺入法);抑炎药物需在巨噬细胞中检测炎症因子(如TNF-α、IL-6)的分泌抑制效果。此外,3D细胞模型(如tumor球体、类organ)可模拟体内微环境,更真实地反映药物穿透性及细胞间相互作用。例如,某EGFR抑制剂在2D细胞实验中IC50为10nM,但在3Dtumor球体中需50nM才达同等效果,提示需优化结构以提升穿透性。宁波生物大分子临床前毒性检测方法