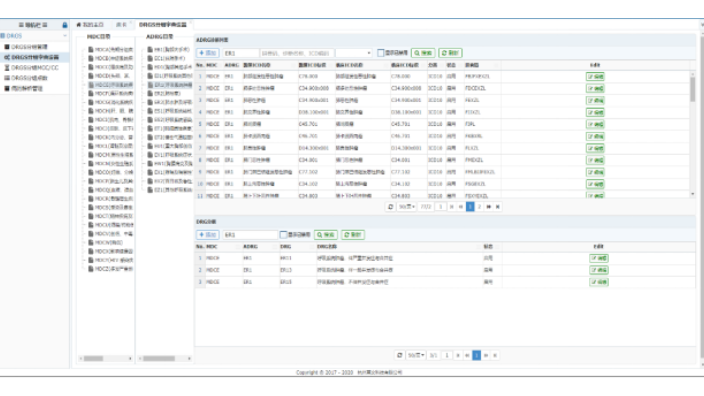
从整体而言,DRGs-PPS可以分为标准、结算及监管三大体系。DRGs-PPS标准体系包含了数据标准、分组标准和支付标准三大内容。这些标准的确立是实现DRGs-PPS的基本前提。目前在国家相关标准尚未完全确定之前,各个地区应根据自身情况选择合适的标准,而不是被动地等待国家标准的出现。因为整个DRGs-PPS的实现,历史数据质量至关重要。不管实现怎样的标准,都有利于数据质量的提升,这必然为后续真正实现DRG支付打下坚实的基础。DRGs-PPS结算体系在DRGs-PPS标准体系,作为医保日常运行保障,包含了数据处理与分组、月度结算和年终清算三大内容。为了有效达成相关目标,一般而言DRGs-PPS结算需要分为月度结算和年终清算两大部分。年终清算依托于年度考核的结果,可有效实现医保对医院的“目标管理”的达成。DRG支付下医院运营管理整体解决方案,搭建院内多科室联合的自生态。重庆大型医院一般并发症目录诊断列表查询系统
莱文医保DRG分组及费用预警:DRG(DiagnosisRelat-eDRGoups)即“按疾病诊断相关分组”。DRG不仅考虑病人住院的单一诊断和单一医疗方式,还要考虑到病人的年龄、疾病诊断、并发症、医疗方式、病症严重程度及转归等因素,将患者分入若干个诊断组进行管理。每个组里的疾病都有一定的相似性,组与组之间有明显的统计学差异。建立在这样的分组方案上的预付费制,被称为DRG-PPS,也就是“按疾病诊断相关分组预付费制”,即对各DRG诊断组制定支付标准,预付医疗费用的管理机制。重庆大型医院一般并发症目录诊断列表查询系统DRG系统只需与医院电子病历系统病案首页对接。
DRG收付费变革在全国多地开展试点,面对DRG收付费变革的“来势汹汹”,医院该怎么办?规范病案首页数据管理:作为DRG分组的独特数据来源,病案首页数据质量的好坏将直接影响分组结果,但是遗憾的是,当前国内医院的病案首页数据质量普遍偏低,由于顶层设计和专业人才的缺乏,规范性和准确性都存在很大问题。因此医院应从思想上认识到病案首页信息的重要性,建立完善的病案质量管理制度,合理的进行设备和人员的配置,优化工作流程,以确保病案数据登记的规范性和准确性。
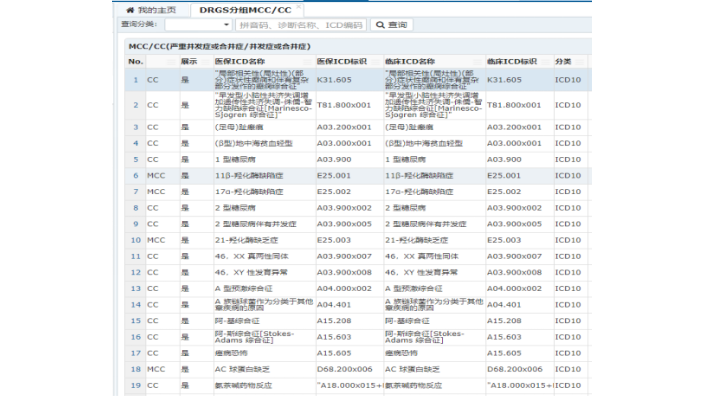
从医院功能定位上来说,基于DRG病种成本核算的规则,医院可以清楚哪些病种是有结余的、哪些病种是持平、哪些病种是亏损。其次是在医院学科建设方面,DRG病种成本核算可助力医院找到重点学科,为医院的级别定位及学科发展提供决策参考。较后,在整个区域内,不仅可与区域内的病种成本比较,还可以明晰哪些病种是需要下转到下级医院,促进分级诊疗。此外,医院开展的DRG病种成本核算,还可以通过临床路径评判分析,找出医疗服务行为中的不足,减少多用药、多用耗材、多检查、过度医疗等现象。DRG组支付标准等于DRG组的相对权重乘以费率得到。
DRG支付是平衡供需双方的支付方式,医院开展DRG病种成本核算,用数据说话,便于与医保部门的协商沟通,增加讨价议价的空间,争取医保的理解和支持。DRG支付下的医院全成本管控,不仅引导医疗资源合理配置,还打破总额预付对单体医院的收入限制。因为这种支付模式下,对患者而言,患者花较合适的钱,得到较佳的医疗方案,这是有效引导医院不断优化医疗服务;对医院而言,对临床标准化提出更高的要求,医院将进入以“病组管理”为中心的管理阶段。这对于医院而言,是挑战,也是机遇。谁能率先在这波浪潮变革中,及时调整策略和方向,谁将带起新医院的发展潮流。在DRGs-PPS的机制下,医保与医院在利益诉求上一致,其关系也就从之前的“博弈”转变为“协同”。重庆大型医院一般并发症目录诊断列表查询系统
DRGs-PPS可以通过调节支付标准,有针对性的完善医疗服务能力。重庆大型医院一般并发症目录诊断列表查询系统
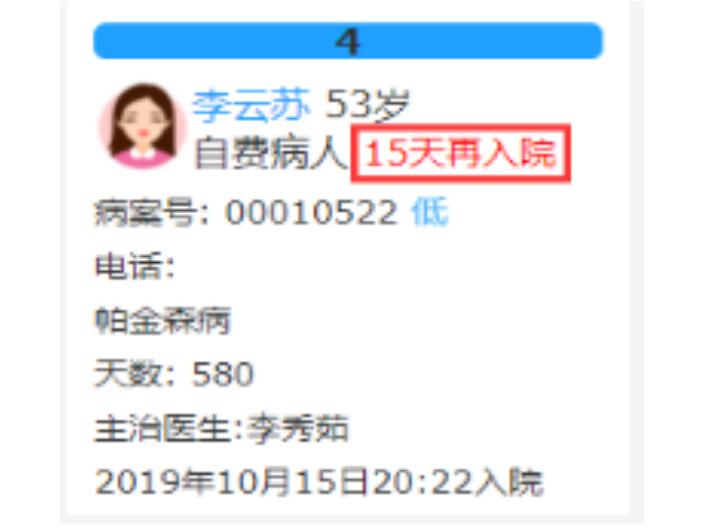
莱文DRGs预分组查询包括哪些功能?高倍率病例提醒:高倍率病例:1)基准点数小于等于100点的DRG组中,费用高于该DRG组住院均次费用3倍的病例;2)基准点数大于100点且小于等于200点的DRG组中,费用高于该DRG组住院均次费用2.5倍的病例;3)基准点数大于200点的DRG组中,费用高于该DRG组住院均次费用2倍的病例。低倍率病例提醒:低倍率病例:住院总费用为该DRG组均次费用0.4倍及以下的病例(日间手术病例除外)。15天再入院提醒:1、15天再入院计算规则:上次病历和本次病历为同一个DRG分组 ,本次入院时间减去上次出院时间 <= 15天;2、Drg的点数计算规则: 上次分组病例点数及例均费用 减半计算。费用超限提醒:当住院费用达到例均费用的90%时,床卡页面进行提醒。重庆大型医院一般并发症目录诊断列表查询系统